Hatékonyságnövelés, költségcsökkentés, termelékenységfokozás. Mind jól ismert szavak a vállalatgazdaságban. Ugyanakkor ezek a fogalmak nem ismeretlenek más, első látásra távolinak tetsző tudományterületen sem. Talán meglepő, de már az 1940-es években felmerült, hogy miként lehet nagy populációk egészségügyi szűrését hatékonyan végrehajtani. Az ötlet igen egyszerű: amennyiben jó okunk van feltételezni, hogy a vizsgálandók csupán kis hányadnál van jelen az adott kórokozó vagy betegség, azaz várhatóan a levett minták közül is csak kevés bizonyul pozitívnak, akkor a levett minták külön-külön tesztelése helyett hatékonyabb, ha első körben néhány mintát „összeöntenek” és együtt tesztelik le, majd egy második körben már csak a korábban pozitívnak bizonyult együttes mintába bekerült egyedeket tesztelik le (pool testing).
A COVID vírus fertőzés gyors terjedése és az elérhető tesztelési kapacitások korlátossága miatt már a tavaszi hullámban sok helyütt, így például Európában, az USA-ban, de Magyarországon is felmerült a minták együttes tesztelése, a vírus jelenlétének kimutatására szolgáló, jelenleg is leginkább elfogadott ún. PCR tesztek esetében. Fontos megemlíteni, hogy természetesen az együttesen elvégzett tesztek megbízhatósága kulcskérdés, hiszen azt összekevert, így szükségszerűen „felhígított” anyagból kell kimutatni a kórokozó jelenlétét illetve hiányát. E tekintetben persze nem közgazdászoknak kell állást foglalnia, szerencsére a kérdést az illetékes egészségügyi szakterületek intenzíven vizsgálják (például itt és itt), úgy tűnik, a módszer alkalmazhatóságát alátámasztó eredményekkel.
Félretéve az együttes tesztek megbízhatóságának kérdését, összpontosítsunk arra, hogy az együttes tesztelés alkalmazásával közgazdasági értelemben mit nyerhetünk: egyfelől mennyivel kevesebbe kerül egy levett mintára (személyre) vetítve a teszt elvégzése, másfelől ezzel hányszorosára növelhető a tesztkapacitás, azaz mennyivel több személy vonható be a tesztelésbe.
Többféle stratégia létezik az együttes tesztelésre, ezek közül egy igen egyszerű megközelítést mutatok be. A módszer azon alapszik, hogy első körben n számú mintát „összeöntve”, együttesen tesztelünk, majd ennek eredményétől függően a következőképpen járunk el. Amennyiben a teszt negatív, azaz nem mutatja ki a kórokozó jelenlétét, akkor minden bekerült elemi mintát negatívnak minősítenek, így nem kerül sor további tesztelésre. Amennyiben az együttes minta tesztje pozitív, azaz kórokozó jelenlétét mutatja ki, akkor külön-külön letesztelik az egyedi minták mindegyikét.
Miért előnyös ez a megközelítés? Ha alacsony a vizsgált populáció fertőzöttsége, akkor nagy lesz annak a valószínűsége, hogy az összeöntött minta negatívnak bizonyul, így egyetlen teszttel sok egyed fertőzésmentességét lehet megállapítani. Persze ha az összeöntött minta pozitívnak bizonyul, akkor a fertőzöttek beazonosításához végül külön-külön is le kell tesztelni a mintákat, így ez esetben összességében még 1-gyel több tesztet kell elvégeznünk ahhoz képest, mintha mindjárt az első körben így jártunk volna el. Mégis a módszer kedvező, ha relatív sok lesz az első körben negatívnak bizonyult mintaelegy és így csak kevés esetben kell az egyedi mintákat ténylegesen letesztelni.
Az elv működőképességének bemutatásához kis kitérőt kell tennünk a matematika világába. Jelölje p% a populáció átfertőzöttségét, azaz azt az arányt, hogy a populáció hány százaléka hordozza magában a kórokozót. Ha a populációban az átfertőzöttség p%, akkor annak valószínűsége, hogy n számú „összeöntött” együtt tesztelt minta pozitív lesz 1-(1-p%)n. Ha pozitív az első körös minta, ami az előbbiek szerint 1-(1-p%)n valószínűséggel következik be, akkor a második körben n darab tesztet kell még elvégeznünk, ami várható értékben n×1-(1-p%)n teszt elvégzését jelenti. Mivel az első körös tesztet mindenképp el kell végeznünk így a két tesztelési kört egybevéve várhatóan összesen 1+n×1-(1-p%)n darab tesztet kell elvégeznünk.
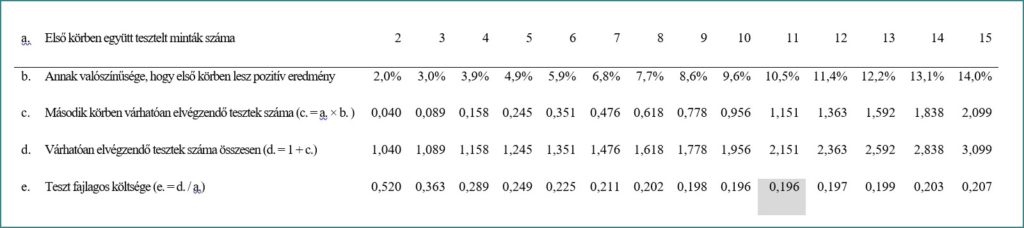
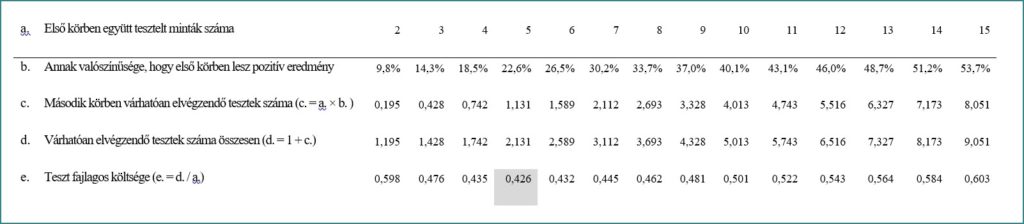
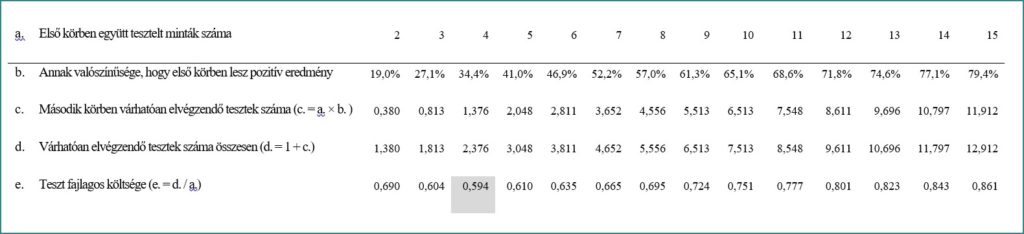
Az alábbi táblázatok különféle – 1%, 5% és 10%-os – átfertőzöttségi szintek mellett mutatják a különböző csoportszámok mellett várhatóan elvégzendő tesztek számát (táblázatok d. sora), illetve azt, hogy egységnyinek tekintve egy teszt elvégzését, az együttes tesztelés révén miként alakul a fajlagos, azaz a tesztelt egyénre jutó költség (táblázatok e. sora).
1%-os átfertőzöttség esetén a leghatékonyabb, ha első körben 11 „összeöntött” mintát tesztelünk, ez esetben kevesebb, mint ötöde lesz az egy tesztelt főre vetített költség, ahhoz képest, ha mindenkit egyedileg tesztelnénk. Mint látható nagyobb átfertőzöttség esetén az optimális teszt-csoport nagysága – a táblázatokban sötét színű háttérrel kiemelve – kisebbé válik (5%-os átfertőzöttség esetén például 5 fős, míg 10%-os átfertőzöttség esetén 4 fős). Intuitívan is belátható, hogy a fertőzöttség arányának emelkedésével megnövekszik annak a valószínűsége, hogy az együttes mintába pozitív egyed kerül, így ez esetben a második körös vizsgálatot is nagyobb valószínűséggel kell végrehajtani, ami összességében több teszt elvégzését igényli.
Milyen tanulságokkal szolgálhat mindez, a COVID járvány elleni küzdelemben? Egyfelől a PCR tesztek elvégzése költséges, jelentős költségvetési forrásigénye van. Az együttes tesztelés alkalmazása esetén azonban az átfertőzöttség mértékétől függően közel felére-ötödére csökkenthetők a tesztelés költségei. Más irányból közelítve az együttes tesztelés arra is lehetőséget adhat, hogy – szintén az átfertőzöttség mértékétől függően – ugyanakkora költségből, ugyanakkora tesztkapacitások mellett az elvégzett tesztek számát megkétszerezzék vagy akár megötszörözzék. Természetesen mindezek olyan közgazdasági megfontolások, amelyek megvalósíthatóságáról orvosi, járványügyi ismeretek birtokában lehet megalapozott döntést hozni.